Alătură-te celei mai mari comunități de autoimuni din România și primești un card digital de membru cu multiple beneficii!
Chestionar Diabet
Esti pacient diagnosticat cu diabet?
Cum faci fata provocarilor bolii?
Completeaza chestionarul si spune cum ti-a schimbat diabetul viata.
Esti medic?
Tratezi pacienti care sufera de diabet? Cum este relatia cu pacientii dar cu autoritatile medicale? Cum pot fi imbunatati aceste relatii?
Completeaza chestionarul si spune parerea ta.
Toate informatiile colectate sunt confidentiale, vor fi centralizate, iar concluziile vor fi publicate in toamna anului 2015 si ne vor ajuta sa dezvoltam programe noi in folosul pacientilor si a medicilor.
DIABETUL ZAHARAT TIP I (Diabetul Juvenil)
Ce este
Diabetul zaharat de tip 1 este o afecţiune cronică în care pancreasul produce prea puţină insulină sau nu mai produce deloc.
Insulina este un hormon ce ajută glucoza (zahărul) să intre în celule şi să producă energie.
Diabetul zaharat de tip 2 este o afecţiune mult mai comună şi apare atunci când corpul crează rezistenţă la insulină sau nu este produsă destulă.
Deşi cercetările sunt numeroase în acest domeniu, diabetul de tip 1 nu are un tratament de vindecare dar poate fi ţinut sub control cu tratamentul corect.
Simptomele acestei afecţiuni sunt:
- Senzaţia de sete este crescută
- Senzaţia de urinare frecventă
- Foame extremă
- Pierderea în greutate neintenţionată
- Oboseală cronică
- Vedere înceţoşată
Cauza exactă a diabetului de tip 1 nu se cunoaşte. În cazul pacienţilor cu această afecţiune sistemul imun este dereglat şi atacă celulele producătoare de insulină din pancreas.
Genetica poate juca un rol în acest proces, de asemenea şi expunerea la anumiţi viruşi poate declanşa boala.Rolul insulinei
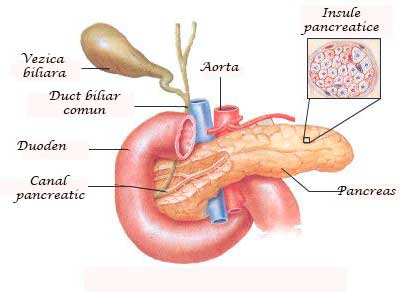
Odată ce sunt distruse celulele insulare (pancreatice), organismul nu mai eliberează destulă insulină. Insulina este un hormon eliberat de pancreas, o glandă situată în spatele stomacului.- Pancreasul secretă insulina în sistemul sanguin
- Insulina circulă permiţând zahărului să intre în celule
- Insulina scade nivelul de zahăr din sânge
- Pe măsura ce nivelul de zahăr scade, scade şi secreţia de insulină din pancreas
Rolul glucozei
Glucoza este o sursă principală de energie pentru celulele ce formează muşchii şi alte ţesuturi- Glucoza provine din două surse majore: mâncare şi ficat
- Zahărul este absorbit în sânge de unde intră în celule cu ajutorul insulinei
- Ficatul înmagazinează glucoza ca glicogen
- Când nivelul de insulină este mic, ficatul transformă glicogenul în glucoză pentru a menţine nivelul acesteia în limitele normale
În cazul diabetului de tip 1 nu există insulina care să permită glucozei să intre în celule aşa ca zahărul se adună în sistemul sanguin şi poate produce complicaţii fatale.
Cauza diabetului de tip 1 este diferită de cauza diabetului de tip 2. În cazul diabetului de tip 2, celulele pancreatice încă funcţionează dar corpul crează rezistenţă la insulină sau pancreasul nu produce destulă insulină.
- Hemoglobina glicozată:
- acest test indică nivelul general al zahărului din sânge din ultimile 2-3 luni. Se măsoară procentul de zahăr ataşat la hemoglobină, proteina ce transportă oxigenul în celulele roşii. Dacă rezultatul testului este peste limitele normale, este pus diagnosticul de diabet.
Dacă testul cu hemoglobina glicozată nu este disponibil sau din anumite motive rezultatul este inexact (în cazul în care pacienta este însărcinată), doctorul poate prescrie alte teste. Se iau în consideraţie antecedentele heredocolaterale (istoricul familiar), examenul clinic şi teste care pun în evidenţă valorile mari ale glucozei sanguine: - măsurarea glicemiei
- se face de obicei pe nemâncate. Sângele poate fi recoltat la orice oră dacă individul nu a mâncat. - test oral de toleranţă la glucoză (TTOG)
- se bea o soluţie de glucoză şi se măsoară nivelul glicemiei la 2 ore de la indigestie.
Tratamentul pentru diabetul de tip 1 se ţine toată viaţa şi include:
- Administrarea de insulina
- Exerciţii fizice regulate şi menţinerea unei greutăţi normale
- Dietă sănătoasă şi echilibrată
- Monitorizarea glicemiei
Scopul este menţinerea glicemiei cât se poate de aproape de limitele normale pentru a preveni complicaţiile. Deşi există excepţii, în general scopul este ca nivelul glicemiei înainte de masă să fie între 80 şi 120 mg/dL iar seara nivelul să fie între 100 şi 140 mg/dL.
Insulina şi alte tipuri de medicamente: tipurile de insulină sunt numeroase şi includ:
- Insulina cu acţiune rapidă
- Insulina cu acţiune prelungită
- Opţiuni intermediare
Insulina poate fi utilizată folosind:
- O seringă cu un ac fin
- Stilou pentru insulină (un dispozitiv ce arată ca un stilou dar cartuşul conţine insulina)
- O pompă pentru insulină (un dispozitiv de mărimea unui telefon celular ce este ataşat de corpul pacientului. Un tub conectează rezervorul de insulină la un cateter inserat sub pielea abdomenului). Pompele sunt programate să distribuie în mod automat anumite cantităţi de insulină cu acţiune rapidă. Această doză stabilă de insulină este cunoscută sub numele de rată bazală şi înlocuieşte insulina cu acţiune prelungită. Atunci când pacientul mănâncă, programează pompa inserând cantitatea de carbohidraţi de la masa respectivă şi glicemia din acel moment iar pompa distribuie cantitatea necesară de insulină pentru a menţine nivelul zahărului în limite
Insulina nu se poate administra pe cale orală deoarece enzimele din stomac interferează cu acţiunea acesteia, însă doctorul poate prescrie alte medicamente pe cale orală:
- Medicamente pentru stabilizarea tensiunii arteriale: chiar dacă pacientul nu prezintă probleme cu tensiunea arterială, doctorul poate prescrie acest tip de medicamente deoarece acestea ajută şi la buna funcţionare a rinichilor. Este recomandat ca pacienţii cu diabet tip 1 să aibă nivelul tensiunii sub 130/80 mm Hg
- Aspirina: doctorul vă poate recomanda anumite cantităţi de aspirină pentru protejarea inimii
- Medicamente pentru scăderea colesterolului: în cazul pacienţilor cu diabet tip 1, este foarte important să se menţină un nivel scăzut al colesterolului.
Surse:
www.mayoclinic.org
www.sfatulmedicului.ro


